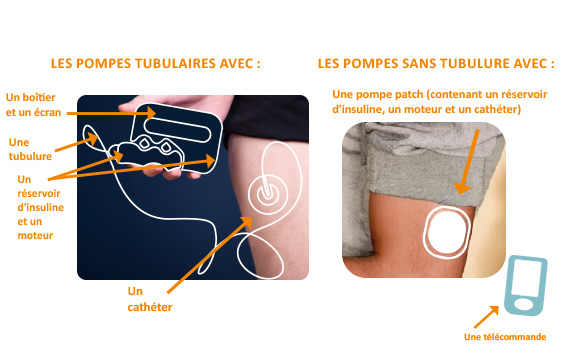
Qu’est-ce qu’une pompe à insuline ?
Il existe deux types de pompe : des pompes tubulaires et des pompes sans tubulure.
- Le réservoir d’insuline contient uniquement de l’insuline rapide.
- Le petit moteur silencieux est extrêmement précis et programmable, il pousse un piston pour administrer l’insuline.
- Pour certains modèles de pompe (pompes tubulaires), une tubulure en plastique souple, de longueur adaptée à l’âge de l’enfant, apporte l’insuline jusqu’à un cathéter (canule) placé sous la peau.
- Pour d’autres modèles (pompes patch), le réservoir, le moteur et le cathéter sont contenus dans une coque collée sur la peau. L’administration d’insuline se fait au travers de la canule insérée sous la peau.
> L’administration d’insuline se fait directement à partir du boitier de la pompe ou d’une télécommande (pompe tubulaire) ou par l’intermédiaire d’une télécommande uniquement (pompe patch).
> La canule doit rester en place en permanence.
> Les systèmes avec tubulure permettent de déconnecter la pompe pendant une activité physique.
> Le système patch est porté en permanence.
> Une seule insuline est utilisée : l’insuline d’action rapide (analogue rapide).
L’insuline est administrée :
- En continu sur les 24 heures (possibilité de programmer des plages horaires avec des débits différents) : c’est le débit de base, aussi appelé basal.
- En quantité plus importante et en quelques secondes, avant les repas ou en cas d’hyperglycémie : ce sont les bolus.
Les avantages du traitement par pompe à insuline
♦ Un apport continu programmé d’insuline qui permet d’adapter l’insuline :
-Aux besoins de la personne (sport, sédentarité).
-Aux besoins différents selon les moments de la journée et de la nuit.
♦ Une réponse plus adaptée aux besoins de l’enfant ou de l’adolescent :
-Faibles besoins en insuline, chez les jeunes enfants.
-Hyperglycémie de fin de nuit.
-Variation des besoins au cours d’une journée (grâce à l’utilisation du débit de base temporaire).
♦ La prévention des hypoglycémies.
♦ Un meilleur contrôle des hyperglycémies par des bolus de correction.
♦ Une facilité d’administration de l’insuline pour les repas :
-Petite dose de bolus.
-Fractionnement des bolus.
-Aide aux calculs (assistant bolus : cf plus loin).
♦ Une diminution du nombre d’injections :
-Pose de cathéter (si pompe tubulaire) ou de la pompe patch tous les 3 voire 7 jours, selon les modèles, à la place de plusieurs injections par jour avec les stylos.
Pour la durée de vie d’un cathéter, il est important de suivre les recommandations de l’équipe soignante en fonction du modèle utilisé. Il est possible d’utiliser un patch anesthésiant avant la pose du cathéter ou de la pompe patch.
Les contraintes et les risques
♦ Le port du matériel sur soi.
♦ La visibilité de la maladie par le matériel.
♦ La possibilité d’incidents techniques (cathéters coudés, arrachés, pannes…).
♦ La vigilance nécessaire avec une surveillance rigoureuse :
-Surveillance régulière des glycémies / taux de glucose.
-Surveillance de la cétonémie en cas d’hyperglycémie.
| Le risque d’acidocétose est plus important en raison de la durée d’action de l’insuline (uniquement analogue rapide avec une durée d’action de 3h). |
♦ Les risques cutanés liés aux cathéters : allergie, infections, traces d’insertion.
♦ L’anticipation nécessaire dans la gestion du matériel :
-Nécessité d’avoir tout le matériel en quantité suffisante.
-Nécessité de garder avec soi un stylo d’insuline rapide et des aiguilles
♦ L’anticipation nécessaire dans l’organisation des soins :
-Changement des cathéters : jour, heure, lieu de pose du cathéter.
♦ L’intervention supplémentaire de professionnels à domicile : les prestataires de santé à domicile (PSAD).
Avec qui ?
- L’équipe de diabétologie d’un centre initiateur (centre habilité à la pose de pompe) en partenariat avec le centre de proximité qui suit l’enfant.
- L’enfant / l’adolescent et sa famille.
- L’infirmier(e) de la société prestataire de santé à domicile (PSAD) : les équipes proposent le plus souvent une société, mais la famille peut choisir si elle le souhaite.
-Il fournit le matériel (pompe, cathéters, tubulures, réservoirs, seringues et aiguilles, pompe patch, capteurs) et parfois les accessoires (banane, trousse, antiadhésif…).
-Il assure la maintenance technique 24h/24.
- L’infirmier(e) libéral(e) si besoin après la sortie pour :
-Des interventions sur les lieux de vie de l’enfant (crèche, nourrice, école).
-L’aide au changement de cathéter.
| Le traitement est pris en charge à 100% par la sécurité sociale dans les conditions fixées par la LPP (Liste de produits et prestations). |
Quand ?
- En 1ère intention lors du diagnostic du diabète, selon l’âge de l’enfant.
- En 2nde intention en remplacement d’un traitement par multi-injections au stylo.
Où ?
Dans le service hospitalier (hospitalisation traditionnelle ou hospitalisation de jour).
Comment ?
La mise en place de la pompe à insuline au moment du diagnostic se fait dans les centres habilités (centre initiateur) :
- Après discussion et accord entre l’équipe soignante et l’enfant et ses parents.
- Nécessite des temps d’éducation à la prise en charge du diabète en général et à l’utilisation de la pompe et du matériel.
- Et une prise de contact avec le PSAD qui fournira le matériel.
La mise en place de la pompe à insuline en 2nde intention, en relais d’un traitement par multi-injections nécessite :
- Des discussions en consultation (successives ou en hospitalisation de jour) selon les indications médicales ou à la demande de l’enfant / l’adolescent.
- Pour aborder les différents sujets qui seront adaptés selon le contexte (évaluation des attentes et représentations, explication du fonctionnement, des avantages, des risques et contraintes, présentation des différents modèles de pompe possibles…)
- Après avoir pris la décision : contact avec le PSAD pour confirmer le choix du matériel et organiser une formation technique initiale à domicile.
Une hospitalisation, le plus souvent 4 à 5 jours, est nécessaire pour :
- l’éducation technique,
- l’adaptation des doses
- le point sur l’alimentation et la reprise du comptage des glucides
- la gestion des hypoglycémies et hyperglycémies (risque d’acidocétose)
- la vie avec la pompe : école, sport, voyages.
Il existe deux type de pompe différentes
Les pompes avec tubulure avec les caractéristiques suivantes :
- Réservoir de 160, 180 ou 300 unités
- Remplissage avec un flacon d’insuline ou utilisation de cartouches préremplies.
- Cathéters perpendiculaires ou tangentiels avec changement tous les 2 à 3 jours (pour certains cathéters, le changement peut se faire tous les 5 à 7 jours.
- Tubulure de 45 à 110 cm.
- Possibilité de déconnexion.
Les pompes sans tubulures ou pompe « patch »
- Réservoir de 200 unités : dose totale maximale de 60 u/j.
- Remplissage avec une seringue et de l’insuline prélevée dans un flacon d’insuline.
- Changement des pompes patch tous les 3 jours ou plus tôt si le réservoir est presque vide (attention, au-delà de 72 heures, il n’y a plus d’insuline délivrée).
- Cathéter tangentiel court intégré dans la pompe patch.
- Télécommande nécessaire pour les bolus et la programmation des débits de base.
- Pas de déconnexion possible mais possibilité de suspendre l’administration d’insuline pendant quelques heures.
| Le choix de la pompe est fait par l’équipe médicale en concertation avec l’enfant/adolescent et sa famille selon : • La dose totale d’insuline des 24h. • Le débit de base minimal. • L’ajustement du débit de base (cet ajustement peut être différent selon le modèle de pompe). • L’âge. • Les besoins et les attentes de l’enfant et de sa famille. |
Le choix du cathéter
Ce choix est à faire pour les pompes avec tubulure.
Le cathéter est adapté à l’âge de l’enfant et à l’épaisseur du tissu sous-cutané (situé entre la peau et le muscle).
Il existe divers modèles selon :
- La longueur.
- L’angle d’insertion : insertion oblique ou perpendiculaire à la peau.
-Cathéters tangentiels : 13 mm (profondeur d’insertion : 7,5 mm à 35°)
-Cathéters perpendiculaires : 6 mm (profondeur d’insertion : 6 mm)
- La composition de la canule : téflon ou acier.
-Téflon : souvent choisi en première intention selon les modèles de pompe.
-Acier : solution de remplacement en cas de non tolérance du cathéter en téflon, ou en première intention selon le modèle de pompe choisi.
Selon le modèle, le cathéter peut être posé manuellement ou avec un inserteur.
Le changement de cathéter nécessite de respecter certaines règles.
Il est important d’éviter les bulles dans le réservoir et la tubulure :
- C’est de l’air qui passe dans le tissu sous cutané : l’apport d’insuline est alors interrompu.
- Les débits sont faibles chez les enfants, surtout les plus jeunes : en cas de bulle d’air, l’interruption de l’administration d’insuline peut être longue, avec un risque d’hyperglycémie et de cétose.
- Les microbulles n’ont pas d’influence sur la délivrance d’insuline.
Ce qui favorise la formation de bulles :
- L’exposition de l’insuline aux changements de température.
- Les secousses répétées de la pompe (vérifier l’absence de bulles après sauts, toboggan, trampoline…).
Comment éviter les bulles ?
Quand changer le cathéter ?
> Les pompes avec tubulure, selon le modèle de pompe :
- Le cathéter, le réservoir et la tubulure sont changés en même temps (selon les modèles, le plus souvent tous les 2 à 3 jours). Certains cathéters peuvent avoir une durée de vie plus longue que 3 jours.
- Pour certains modèles de pompe : la cartouche (préremplie) peut être changée indépendamment de la tubulure.
> La pompe patch, dans laquelle le cathéter est intégré, se change tous les 3 jours.
| Ces changements réguliers sont importants pour éviter : • Les risques d’obstruction du cathéter. • Les problèmes cutanés (infections, lipodystrophies…). |
> Changer le cathéter de préférence avant un bolus : le passage d’une plus grande quantité d’insuline à travers le cathéter permet de vérifier rapidement son bon fonctionnement.
> Toujours contrôler la glycémie 2 heures après la pose du cathéter. Éviter de changer le cathéter avant d’aller se coucher ; sauf en cas d’urgence : cathéter arraché, hyperglycémie avec cétose.
Le matin, penser à vérifier que la quantité d’insuline restante dans le réservoir et que la charge de la batterie sont suffisantes pour couvrir a minima les besoins de la journée.
La pose du cathéter tangentiel
- Avec inserteur : le poser sur la peau (l’angle doit être le plus petit possible pour que la canule soit insérée dans le tissu sous cutané) et appuyer.
- Pose manuelle : suivre les étapes suivantes
La pose du cathéter perpendiculaire
La pose de la pompe patch
Comme toutes les pompes, la pompe sans tubulure a un petit cathéter.
- Au niveau des bras et des cuisses, sur un enfant debout, positionner la pompe patch à la verticale ou inclinée légèrement par rapport à l’axe vertical.
- Au niveau du ventre et des fesses, sur un enfant debout, positionner la pompe patch à l’horizontale ou inclinée légèrement par rapport à l’axe horizontal.
Chez l’enfant, le pli est recommandé :
-coller la pompe patch sur la peau,
-appuyer sur le bouton « démarrer » de la télécommande,
-poser la main sur la pompe patch avec les doigts de part et d’autre pour réaliser un pli,
-appuyer avec l’index sur le point d’insertion de la canule (orientation de la pompe patch à prévoir),
-appuyer sur « confirmer » sur l’écran de la télécommande,
-attendre l’insertion de la canule (bruit) avant de relâcher le pli.
La programmation des pompes à insulines permettent différentes fonctions :
Des fonctions de base :
- la programmation du débit de base,
- le choix des bolus.
Et des fonctions avancées :
- la programmation d’un débit de base temporaire,
- la programmation de plusieurs schémas de débit de base en fonction du rythme (école, vacances),
- le choix de bolus sous différentes formes (carré, combiné).
La programmation du débit de base (ou basal)
Le débit de base apporte de l’insuline en permanence pour couvrir les besoins en dehors des repas.
Il représente en moyenne 30 à 40% de la dose totale d’insuline journalière (débit de base + bolus).
- Il sert à maintenir les glycémies stables (idéalement dans les objectifs) entre les repas.
- Il est indépendant des repas et des prises alimentaires.
- La programmation dépend des besoins de chaque enfant. Elle se fait de 0 h à 24 heures en choisissant :
-les plages horaires,
-le débit de chacune des plages.
- Des modifications peuvent porter sur le débit lui-même, le nombre de débits, les plages horaires.
- Une fois ajusté, le débit de base varie peu en dehors de circonstances particulières : activité physique, vacances, maladie.
Choix des bolus
1-Le bolus sert à utiliser les glucides des repas (petit-déjeuner, déjeuner, goûter, dîner) : c’est le bolus pour manger.
- Il est administré avant le repas.
- Dans certaines circonstances (maladie, appétit variable, restaurant), le bolus peut être effectué en plusieurs fois.
2-Le bolus sert aussi à corriger une hyperglycémie au moment des repas et en dehors des repas : c’est le bolus pour corriger.
Le nombre d’unités est adapté à :
- La quantité de glucides ingérée (bolus pour manger).
- La glycémie si elle est élevée (bolus pour corriger).
- L’activité physique si elle est programmée moins de 2h avant ou après le repas.
La programmation du débit de base temporaire
La quantité d’insuline délivrée par le débit de base peut être modifiée pour répondre à des besoins augmentés ou diminués de manière ponctuelle (exemple : activité physique, sédentarité, maladie).
Il peut être prédéfini à l’avance mais il est activé manuellement au moment voulu : il n’est pas possible de le programmer automatiquement sur certains jours de la semaine par exemple.
La modification porte sur :
- la durée,
- la quantité délivrée (en u/h ou en % du débit de base en cours) en plus ou en moins.
| Exemple débit de base 0,5 u/h : on saisit un débit basal temporaire diminué de 30% pendant 2 heures dans le cadre d’une activité sportive. 1. Choisir si le débit basal temporaire s’exprime en % (plus simple) ou en u/h : – Soit programmer la diminution en %. Selon les modèles de pompe : sélectionner moins 30% ou 70% de la dose initiale. – Soit programmer la diminution en u/h : moins 30% d’un débit à 0,5 u/h correspond à sélectionner 0,35 u/h. 2. Choisir la durée : 2 heures. |
L’écran d’accueil indique que le débit de base temporaire est en cours.
Le débit basal temporaire s’arrête spontanément à la fin de la durée programmée et la pompe reprend le débit basal habituel.
Ce débit de base temporaire peut être interrompu manuellement avant la fin de la durée programmée.
Les autres schémas de débit de base
Il est possible de programmer plusieurs schémas de débit de base, en fonction :
- Du rythme de vie, pour répondre à des situations particulières reproductibles : on programmera par exemple un schéma vacances, ou un schéma week-end, stages sportifs, alternance cours/stages…
- Ce schéma différent doit être activé au moment nécessaire. Il est important de revenir au schéma initial lors de la reprise de l’activité habituelle.
Les différents types de bolus
Les bolus peuvent être administrés sous plusieurs formes.
Ces différentes formes de bolus permettent d’adapter la délivrance de l’insuline à la composition du repas et à la durée du repas : on utilisera par exemple un bolus carré ou un bolus combiné pour un repas riche en matières grasses ou un repas prolongé. À discuter avec l’équipe soignante.
L’assistant bolus (calculateur de bolus)
Il permet le calcul de la dose d’insuline en fonction :
- des glucides,
- de la glycémie avant ou en dehors des repas.
Pour le calcul de la dose en fonction des glucides, il est nécessaire de programmer les plages horaires et les ratios :
- Les plages horaires des différents repas et de la nuit de 0h à 24h : période du petit-déjeuner, déjeuner, goûter, dîner.
- Les ratios insuline glucides :
-quantité d’insuline nécessaire pour une quantité de glucides = 1 u utilise (X) grammes de glucides.
-variable selon les repas.
Pour le calcul de la dose en fonction de la glycémie (insuline pour corriger), il est nécessaire de programmer la sensibilité (appelé aussi facteur de correction). La sensibilité correspond à la diminution de la glycémie quand on injecte 1 unité d’insuline.
| Exemple : 1 unité fait baisser la glycémie de 50 mg/dl : – Soit à partir d’une valeur cible souhaitée qui peut être fixée entre 100 et 120 mg/dl. – Soit à partir d’objectifs glycémiques qui peuvent être fixés à 70-120 mg/dl. |
- La sensibilité peut être différente selon les moments de la journée.
- La correction inversée : la dose d’insuline proposée est diminuée si la glycémie mesurée est inférieure à la valeur cible ou à l’objectif minimal.
Il est conseillé de ne pas activer cette fonction et de ne pas rentrer une valeur de glycémie inférieure à l’objectif minimal ou à la valeur cible. En cas d’hypoglycémie, la prise de sucre normalise la glycémie et il n’est donc pas adapté de diminuer la dose d’insuline.
| Par exemple, si la glycémie avant le repas est à 58 mg/dl : prendre du sucre, rentrer une glycémie à 80 mg/dl pour valider le bolus. |
L’assistant bolus permet aussi de paramétrer l’insuline active :
- l’insuline active est la durée théorique de l’action de l’insuline au moment du bolus,
- vérifier que cette durée est adaptée pour l’enfant,
- elle est souvent réglée à 3 heures.
Que faire pour utiliser l’assistant bolus ?
- Au moment du repas, il est nécessaire de renseigner :
– la quantité de glucides du repas, calculée au préalable,
– le taux de la glycémie, de façon manuelle s’il n’y a pas de capteur couplé à la pompe,
– pour les capteurs couplés à la pompe : le capteur renseigne la glycémie directement sur la pompe.
- La pompe propose un bolus (bolus du repas +/- correction) :
– qui tient compte de l’insuline active si un bolus a été fait il y a moins de 3 heures,
– le patient accepte la proposition de bolus ou peut la modifier avant de la valider.
- Si le bolus est fractionné au cours du repas : ne renseigner la glycémie que lors du 1er bolus.
Le traitement par pompe est compatible avec toutes les activités sportives.
Deux éléments sont à prendre en compte :
- la possibilité ou non de garder la pompe pendant l’activité,
- l’impact sur la glycémie.
Avant une activité physique
Réfléchir au lieu de pose du cathéter ou de la pompe patch en fonction du type d’activité programmée :
- Le cathéter ou la pompe patch peuvent gêner en fonction du site, ou peut être arraché (exemple : frottement avec un baudrier d’escalade).
- Si l’insuline est délivrée à proximité d’un muscle qui est sollicité par l’activité, l’insuline peut être absorbée plus rapidement ; il peut y avoir un risque d’hypoglycémie.
Prévoir de déconnecter la pompe ou de la garder (pompe avec tubulure) :
- Penser à protéger le cathéter par un bouchon si la tubulure est déconnectée.
Pendant l’activité physique
La pompe est déconnectée :
- En cas d’hypoglycémie ou de glycémie insuffisante : manger du sucre et/ou une collation source de glucides.
- En cas d’hyperglycémie > 250 mg/dl, vérifier qu’il n’y ait pas de cétose : dans le cas d’une cétonémie > 0,5 mmol/l, il y a nécessité de reconnecter la pompe pour faire un bolus.
La pompe est maintenue connectée ou c’est une pompe patch :
- Programmer un débit de base temporaire à la baisse, 30 à 60 minutes avant le début de l’activité et poursuivie pendant l’activité.
- Si la glycémie a tendance à baisser, réduire plus fortement ce débit de base temporaire.
- En cas d’hypoglycémie, malgré le débit de base temporaire diminué : manger du sucre et une collation source de glucides.
Après l’activité physique
La pompe a été déconnectée :
- Reconnecter avec un basal temporaire diminué.
- Ou attendre la normalisation et la stabilisation de la glycémie au-dessus de 100 mg/dl pour reconnecter la pompe.
Si la glycémie est supérieure à 250 mg/dl et cétonémie inférieure à 0,5 mmol/l : il est possible de faire un bolus de correction :
- Si la pompe a été déconnectée : faire un bolus du débit de base non reçu (par exemple pour un débit de base de 0,5 u/h et un arrêt de 2 heures : faire un bolus de 1 u).
- Si la pompe a été gardée : faire un bolus de correction en utilisant le coefficient de sensibilité et en divisant par 2 le bolus proposé.
La pompe a été gardée :
- Maintenir le basal temporaire voire augmenterla diminution.
L’activité a lieu en fin d’après-midi, il est important de rester attentif au risque d’hypoglycémie nocturne :
- Utiliser un débit de base temporaire diminué ou réduire le bolus du diner de 20 à 30%
- Faire une glycémie 1h30 à 2 heures après le bolus du diner :
- Si la glycémie est inférieure à 120 mg/dl (150 avec ↓) :
→ manger une collation ou remettre un débit de base temporaire.
→ ou majorer la diminution du débit de base temporaire jusqu’à 3 heures après le bolus du dîner.
Exemples pratiques
- Selon le type d’activité
Par exemple pour le judo ou la piscine : déconnecter la pompe au maximum 2 heures.
- Selon le type d’effort
Pour les activités d’endurance : débit de base temporaire avec une diminution de 20 à 50 %, à débuter 30 à 60 minutes avant le début de l’activité, à maintenir et à moduler pendant l’activité et après l’activité.
- Selon la durée de l’effort
En cas d’activité de toute la journée : diminuer les bolus et les débits de base, toute la journée et la nuit suivant l’activité.
- Selon l’horaire par rapport au repas
Pour une activité qui débute moins de 2 heures après un repas : diminuer le bolus du repas de 30 à 50 %.
Pour une activité qui débute plus de 2 heures après un repas : ne pas modifier le bolus de ce repas.
- Selon l’horaire par rapport au repas
Pour une activité qui débute moins de 2 heures après un repas : diminuer le bolus du repas de 30 à 50 %.
Pour une activité qui débute plus de 2 heures après un repas : ne pas modifier le bolus de ce repas.
Le bain et les douches
Pompe avec tubulure :
- Déconnecter la tubulure du cathéter, la pompe n’est pas étanche.
- Protéger le cathéter avec un bouchon, pour éviter les infections (surtout lors des bains).
- Penser à mettre à charger la pompe si la pompe fonctionne sur batterie.
Pompe patch :
- Possibilité de bain et douche en gardant la pompe.
- Lors du séchage, éviter de frotter sur la pompe patch car risque de décollement (il est préférable de tamponner avec la serviette).
Le jour du changement du cathéter ou de la pompe patch :
- Prévoir le changement après le bain ou la douche (risque de décollement lors d’un changement juste avant le bain ou la douche).
- Bien sécher la peau avant la pose.
- Anticiper pour la pose du patch anesthésiant si besoin.
Pendant les vacances
Le rythme de vie change : levers plus tardifs, activités différentes, repas décalés. L’adaptation des doses est nécessaire (basal et/ou bolus).
Il est possible de programmer : un schéma basal « vacances », en fonction des expériences antérieures.
Penser à revenir au schéma initial, lors de la reprise du rythme de vie habituel.
Cas particulier des vacances à la plage :
- Eviter d’exposer la pompe directement au soleil.
- Protéger la pompe déconnectée et la tubulure du sable et de la chaleur : les températures élevées peuvent diminuer l’action de l’insuline, favoriser la formation de bulles.
- Protéger le cathéter avec un bouchon pour pouvoir le reconnecter plus facilement.
- Durée de déconnexion : 2 heures maximum.
- Possibilité de reconnexion temporaire avec bolus + goûter pour prolonger la durée de déconnexion.
- Possibilité d’utiliser un schéma de traitement avec des stylos d’insuline (cf schéma de remplacement).
Pour les vacances en Métropole
- Il y a des relais de PSAD sur tout le territoire.
- Les dépannages seront faits dans les mêmes délais qu’à domicile.
Pour les voyages
L’organisation d’un voyage nécessite de l’anticipation :
- Prévoir un schéma de remplacement avec les stylos rechargeables et des cartouches, ou des stylos pré-remplis, et des aiguilles.
- Prévoir un certificat de voyage qui indique que l’enfant doit garder son matériel en cabine si voyage en avion (ne pas le mettre en soute) ou avec lui.
- Prévoir un compte-rendu récent de consultation.
- Prendre en photo ou noter les paramètres programmés dans la pompe.
- Prévenir le PSAD (pour qu’il fournisse une seconde pompe pour le voyage à l’étranger).
- Prévoir d’emporter 50% de matériel en plus (insuline + consommables) pour un voyage à l’étranger.
- Se renseigner auprès du fabricant sur les risques du passage de la pompe au travers du portique.
- La plupart des matériels (pompes, pompes patch et capteurs) ne doivent pas passer aux rayons X : imprimer un certificat fourni par le prestataire de pompe ou par le fabricant qui l’indique (si possible en anglais pour les voyages à l’étranger).
Lors du voyage en avion / car / ferry :
- Garder en bagage cabine : toutes les insulines (jamais en soute) et suffisamment de matériel pour faire le traitement pendant 3-4 jours en cas de retard de bagage.
- Régler l’heure de la pompe à l’heure locale lors de l’arrivée dans le pays de destination (voir la section ‘Les voyages’).
- Si possible répartir le matériel dans plusieurs bagages pour toujours avoir avec soi quelques jours de traitement en cas de perte ou de vol d’un bagage.
Le changement d’heure
Lors des changements d’heure saisonniers, ne pas oublier de mettre la pompe ou télécommande à la nouvelle heure.
La prescription d’une pompe à insuline fait intervenir un PSAD.
Le nombre de PSAD est très important en France.
Les équipes hospitalières ont l’habitude de travailler avec seulement quelques PSAD, ce qui permet une collaboration efficace et en toute confiance.
Ils vous proposerons l’un ou l’autre de ces PSAD.
Les PSAD sont financés par l’assurance maladie sur la base des tarifs réglementés et publiés dans la LPPR (liste des produits et prestations remboursables).
Ce financement comprend le forfait de mise en place technique initiale, le forfait journalier (location et maintenance de la pompe, reprise de formation technique, contact avec les équipes soignantes) et le forfait journalier pour la fourniture des cathéters et consommables.
Le PSAD doit se conformer à la prescription médicale de votre médecin. Il ne peut pas modifier le matériel.
Une bonne communication entre l’équipe soignante, le PSAD et la famille est indispensable.
Les rôles des PSAD et des équipes soignantes sont bien identifiés et réglementés dans des décrets et le code de bonnes pratiques des PSAD.
Le rôle du PSAD dans le cadre du forfait de formation initiale :
- Formation technique individuelle d’initiation à l’utilisation de la pompe, qui peut être réalisée au domicile ou à l’hôpital : apprentissage du fonctionnement technique, utilisation des consommables, attitude face aux alarmes et aux pannes, entretien du matériel, précautions d’utilisation, évaluation de ces connaissances et transmission au médecin.
- Elle a pour objectif d’assurer la maîtrise technique de l’utilisation de la pompe en toute sécurité et est réalisée en plusieurs temps.
Le rôle du PSAD dans le cadre du forfait journalier de location et prestation :
- Location/maintenance de la pompe.
- Astreinte technique (l’astreinte médicale est assurée par l’équipe soignante 24h/24).
- Reprises des formations techniques et vérification du bon fonctionnement du matériel : à 3 mois et 6 mois puis tous les 6 mois.
- Fourniture d’une pompe de remplacement.
- Évaluation des acquis et retour d’informations au médecin.
Le rôle du PSAD dans le cadre du forfait journalier pour cathéters et consommables (hors insuline) :
- Fourniture des cathéters et des consommables, conformément à la prescription médicale.
→ Sur demande médicale, le PSAD peut intervenir sur les lieux de vie pour la formation des personnes de l’entourage de l’enfant (école, crèche…) : ceci nécessite d’avoir des objectifs et des messages communs et d’organiser une bonne transmission des informations.
| Attention la responsabilité de la gestion des situations d’urgence revient à l’équipe médicale qui doit avoir une astreinte, 24h/24 et 7 jours /7. |